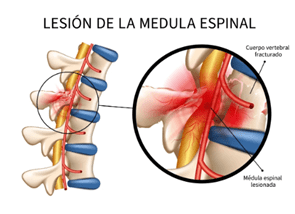
¿Qué es una lesión medular?
La lesión medular es la consecuencia resultante de la interrupción de las vías nerviosas que comunican el cerebro con el resto del organismo. Las consecuencias de esta interrupción de la comunicación neuronal suelen ocasionar una pérdida de función motora, sensitiva y, en ocasiones, vegetativa en la parte del cuerpo que queda por debajo de la lesión. Por ejemplo, si la lesión se da a nivel de la última vértebra cervical la persona perderá la función del organismo desde ese nivel cervical hacia abajo, por o que tendrá un buen funcionamiento de los brazos pero no de las piernas.
Las consecuencias de este tipo de lesiones suelen ser muy graves y afectan de forma importante a la calidad de vida de la persona. Además, en la mayoría de los casos las consecuencias son irreversibles, limitando las capacidades y funciones de los pacientes en toda su integridad.

A pesar de todo, si se realiza rehabilitación y se efectúan los cambios necesarios en el estilo de vida y con el equipamiento y la ayuda profesional requerida, siempre es posible reintegrarse a la vida social y familiar, e incluso, en el mundo del trabajo, del deporte o del ocio, de forma cada vez más activa, independiente, digna y satisfactoria.
¿Dónde se encuentra la médula espinal?
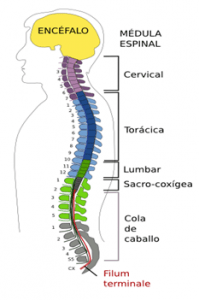
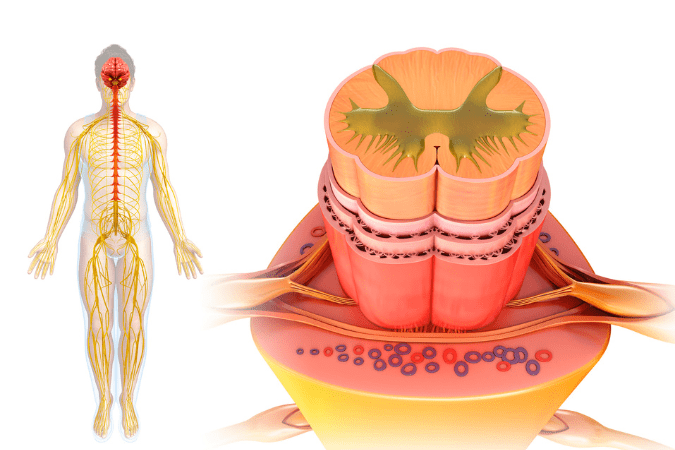
La médula espinal es un órgano del sistema nervioso central que se encarga de conducir las señales del cerebro hacia el resto de los órganos y miembros del cuerpo, y, al revés: suben por ella las señales desde la periferia al cerebro.
Se encuentra por dentro de la columna vertebral, llegando desde la base del cráneo hasta el final de la columna, hasta el sacro.
El sistema nervioso controla todos los procesos que suceden en el cuerpo humano: los movimientos de los brazos y las piernas, la función del intestino, el sistema urinario y la respiración, la respuesta sexual, y también los procesos vegetativos como el sudor, la temperatura o la tensión arterial.
Todo lo que ocurre en el organismo es controlado por el cerebro por medio de la médula espinal y los nervios de todo el cuerpo, y todos estos componentes del sistema nervioso están formados de millones de células y fibras nerviosas.
¿Cómo se produce una lesión medular y qué tipos hay?
Las principales causas de las lesiones medulares son los accidentes de tráfico, las caídas y los actos de violencia (incluidos los intentos de suicidio). Además, muchas otras causas, aunque no tan comunes, se deben a accidentes laborales o lesiones relacionadas con el deporte.
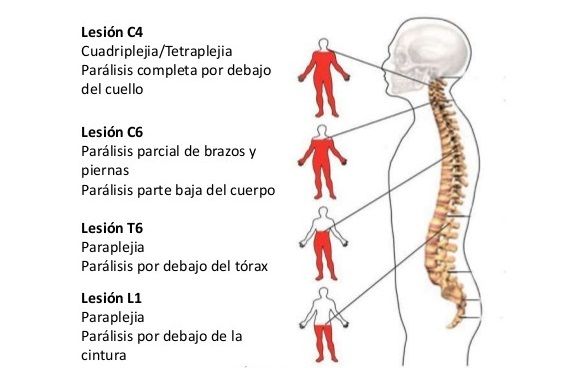
Las lesiones que se producen en los niveles cervicales producen generalmente una tetraplejía o cuadriplejía, que quiere decir que se afectan las cuatro extremidades, incluyendo el tronco, habitualmente de forma completa. Además, de la falta o pérdida de la movilidad, se suele acompañar de trastornos en la sensibilidad y en las funciones urinaria, intestinal y sexual, así como en el sistema vegetativo.
A niveles más bajos (torácico y lumbar) se produce una paraplejía que afecta sólo la movilidad y sensibilidad de las piernas.
La lesión en el cono medular o la cola de caballo (final del todo de la médula) no suele afectar a la movilidad, pero estas lesiones (como todas las anteriores) tienen alteraciones en distinto grado de la sensibilidad y de las funciones urinaria, intestinal y sexual.
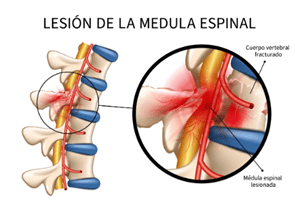
Por otro lado, se pueden dar lesiones completas o incompletas. Las primeras son aquellas en que no existe ninguna capacidad de movimiento ni sensibilidad por debajo de la lesión, y la médula está dañada en todo su espesor. Las incompletas son las que tienen dañada sólo una parte del espesor total de la médula, y persiste alguna capacidad de movimiento o sensación por debajo de la lesión, aunque sea mínima. Pueden conservar la sensibilidad en alguna parte del cuerpo o poder mover aceptablemente las piernas; la mayoría de los lesionados están entre esos dos casos, aunque existen muchas más variantes.
Tras la lesión aguda existe siempre la posibilidad de recuperación de, al menos, parte de la movilidad, siendo más frecuente y posible en las lesiones incompletas.
Esta posible recuperación es más frecuente durante las primeras semanas o meses tras la lesión y, aunque no en todos los casos, la principal mejoría esperable habitualmente se produce en los seis primeros meses, y más o menos hasta pasado un año de la lesión.
Aunque las lesiones incompletas pueden tener mejor pronóstico, la predicción de su evolución es también más difícil e incierta porque en que cada paciente es totalmente diferente, aunque estas, en muchas ocasiones, presentan otras complicaciones como dolor, espasticidad o espasmos musculares.
¿Cuál es el tratamiento de la lesión medular?
A día de hoy, la lesión medular en sí misma es incurable. No existe en la actualidad ningún tratamiento, ni intervención quirúrgica ni ningún tipo de procedimiento que restaure la médula espinal dañada y la devuelva a su situación original. Lo que sí existe es un número cada mayor de investigaciones y aplicaciones de las mismas en la rehabilitación y en la mejora de la calidad de vida de estas personas.
Normalmente cuando una persona ha sufrido una lesión medular debe ser derivado a urgencias y, una vez que ha superado la fase más aguda de la lesión y está fuera del peligro que suponen las complicaciones de los primeros momentos, lo habitual es que se le derive a hospitales o unidades especializadas en este tipo de lesiones. Está demostrado que este tratamiento es mucho más eficaz y acertado cuando se lleva a cabo por un conjunto bien entrenado de profesionales de diversas especialidades que trabajan en equipo.
La complejidad de las secuelas y situaciones que ocasionan este tipo de lesiones hace necesaria la intervención de personas de muy diversas profesiones, es decir, un equipo multidisciplinar donde trabajen en conjunto: médico rehabilitador, urólogos, internistas, cirujanos y de otros especialistas médicos, enfermeros, fisioterapeutas, terapeutas ocupacionales, auxiliares y celadores, psicólogos y trabajadores sociales, profesores, animadores sociales y muchos otros.

¿Cuál es el tratamiento rehabilitador?
El tratamiento rehabilitador se basa en la recuperación, dentro de lo posible, de las habilidades y las capacidades del individuo para que la persona alcance el mayor grado de independencia y autonomía personal posible, y disfrute de la máxima calidad de vida.
El tratamiento incluye también la prevención de las complicaciones que pueden surgir a consecuencia de la lesión, y la educación del paciente en los cuidados necesarios para evitarlas y asegurar una calidad de vida digna y libre de los riesgos, a veces graves, y de las incomodidades que dichas complicaciones suponen.
Este proceso, por supuesto, no se basa solamente en la rehabilitación de las capacidades físicas, sino también la recuperación psicológica y social, potenciando las actitudes positivas y favoreciendo la independencia funcional y la reinserción dentro del grupo familiar y social.
Lograr el máximo nivel de independencia es el objetivo principal de la rehabilitación. El paciente debe aceptar que debe ser responsable de sí mismo y que, dentro de sus capacidades, debe conseguir la máxima autonomía posible en todos los aspectos.
Lo más importante es lograr la independencia en las actividades básicas de la vida diaria: vestirse, asearse, bañarse, comer, usar el inodoro, moverse dentro y fuera de casa, manejar los esfínteres y comunicarse con los demás.
Otro tipo de actividades de la vida diaria son las instrumentales, que son necesarias en la vida social y algo más complejas, como el uso del transporte público o privado, hacer compras y manejar el dinero, usar el teléfono, manejar la medicación o hacer tareas domésticas.
Hay que insistir en que el paciente se ocupe por sí mismo o al menos colabore todo lo que pueda en sus propios cuidados, lo que redundará en su propio bienestar y el de las personas que le rodean.
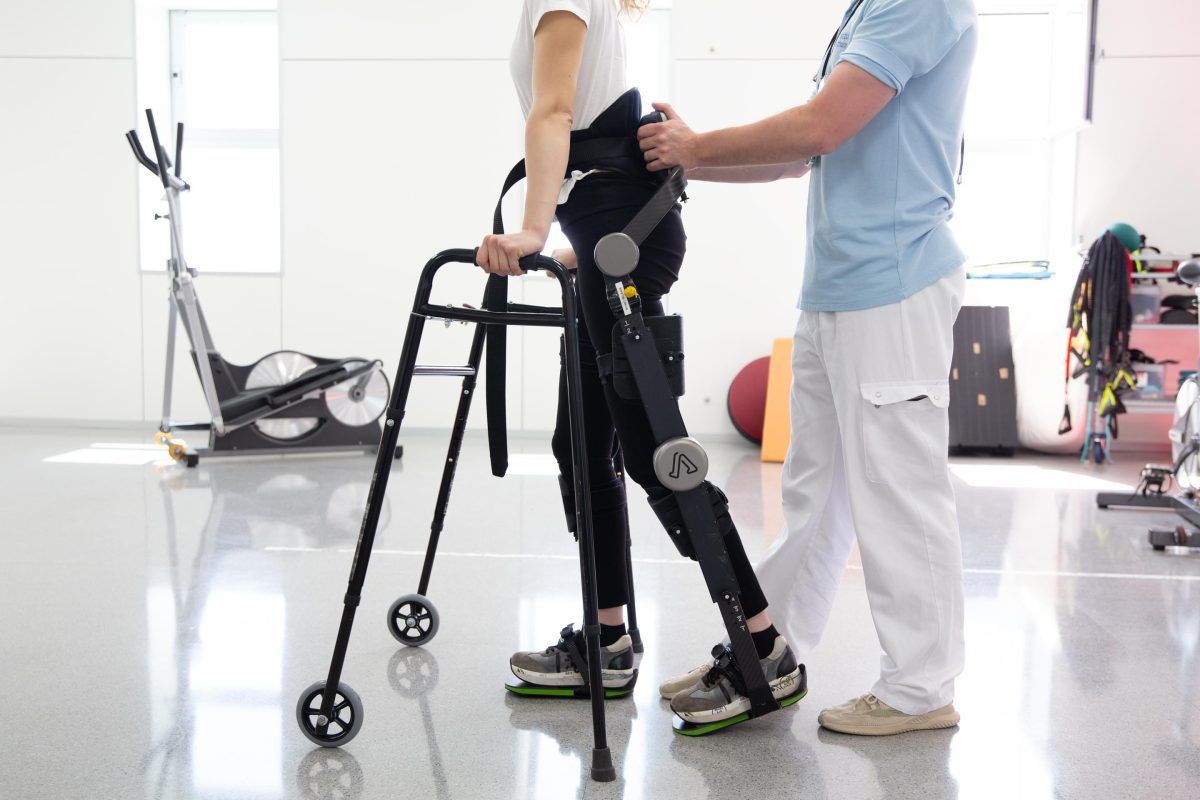
La fisioterapia será de gran ayuda en estos pacientes y variará mucho en función de la persona, pero se basará fundamentalmente en la reducción del dolor y al mejora y restauración de la funcionalidad, la movilidad y la fuerza de las zonas afectadas en la medida en que sea posible.
INFORMACIÓN EXTRAÍDA DE:
https://www.aspaymmadrid.org/wp-content/uploads/2018/04/guia-practica-para-lesionados-medulares.pdf
Autora: Paula del Toro (Fisioterapeuta)